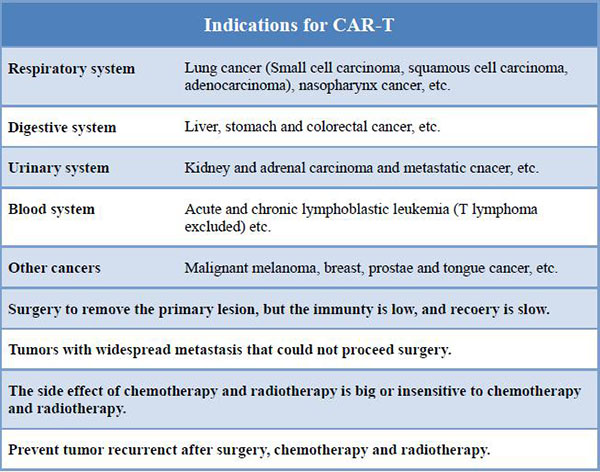
Qu’est-ce que le CAR-T (cellule T du récepteur d’antigène chimérique) ?
Jetons d’abord un coup d’œil au système immunitaire humain.
Le système immunitaire est constitué d’un réseau de cellules, de tissus et d’organes qui travaillent ensemble pour protéger l’organisme.L'une des cellules importantes impliquées sont les globules blancs, également appelés leucocytes, qui se répartissent en deux types de base qui se combinent pour rechercher et détruire les organismes ou substances pathogènes.
Les deux principaux types de leucocytes sont :
Ø les phagocytes, cellules qui rongent les organismes envahisseurs
Ø les lymphocytes, cellules qui permettent au corps de se souvenir et de reconnaître les envahisseurs précédents et aident le corps à les détruire
Un certain nombre de cellules différentes sont considérées comme des phagocytes.Le type le plus courant est le neutrophile, qui combat principalement les bactéries.Si les médecins s’inquiètent d’une infection bactérienne, ils peuvent prescrire une analyse de sang pour voir si un patient présente une augmentation du nombre de neutrophiles déclenchée par l’infection.D'autres types de phagocytes ont leur propre rôle pour garantir que le corps répond de manière appropriée à un type spécifique d'envahisseur.
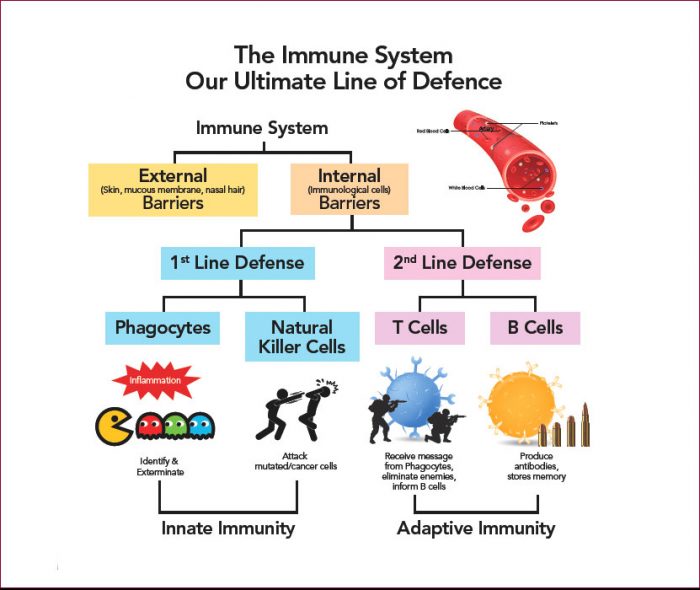
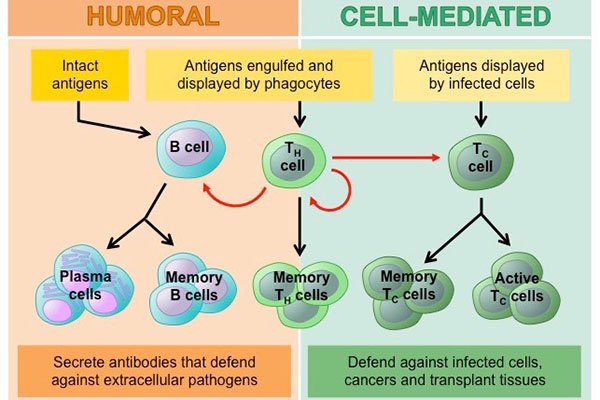
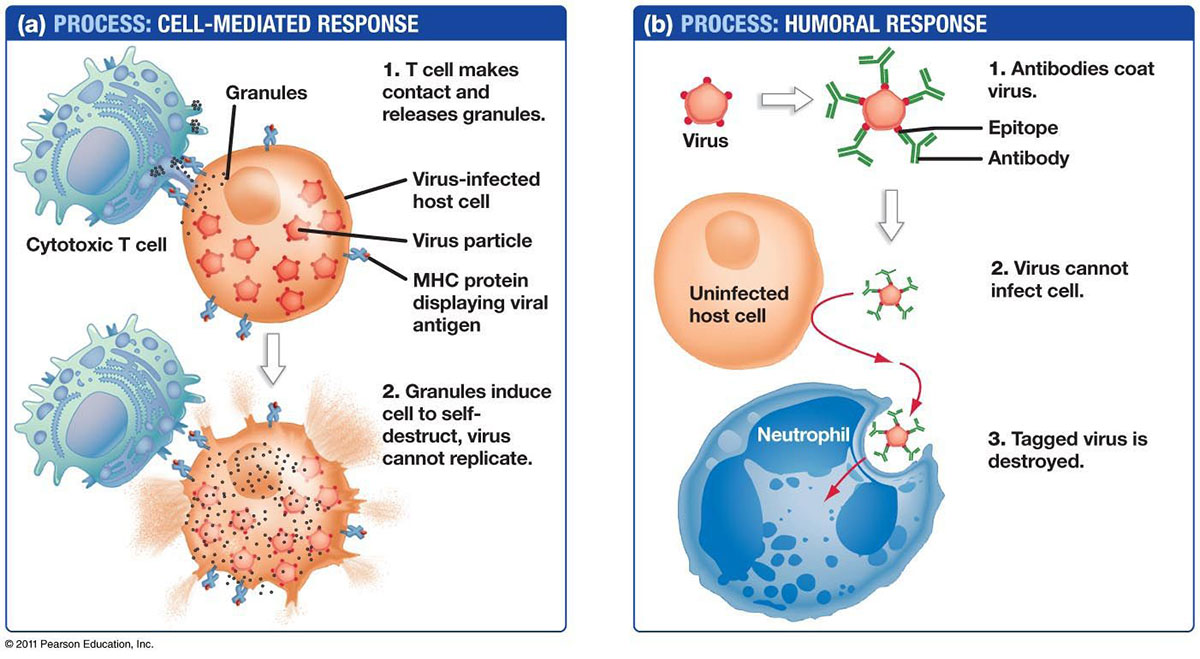
Les deux types de lymphocytes sont les lymphocytes B et les lymphocytes T.Les lymphocytes naissent dans la moelle osseuse et soit y restent et se transforment en cellules B, soit ils partent vers le thymus, où ils se transforment en cellules T.Les lymphocytes B et les lymphocytes T ont des fonctions distinctes : les lymphocytes B sont comme le système de renseignement militaire de l'organisme, recherchant leurs cibles et envoyant des défenses pour les verrouiller.Les cellules T sont comme les soldats, détruisant les envahisseurs identifiés par le système de renseignement.
Le système immunitaire est constitué d’un réseau de cellules, de tissus et d’organes qui travaillent ensemble pour protéger l’organisme.L'une des cellules importantes impliquées sont les globules blancs, également appelés leucocytes, qui se répartissent en deux types de base qui se combinent pour rechercher et détruire les organismes ou substances pathogènes.
Les deux principaux types de leucocytes sont :
Ø les phagocytes, cellules qui rongent les organismes envahisseurs
Ø les lymphocytes, cellules qui permettent au corps de se souvenir et de reconnaître les envahisseurs précédents et aident le corps à les détruire
Un certain nombre de cellules différentes sont considérées comme des phagocytes.Le type le plus courant est le neutrophile, qui combat principalement les bactéries.Si les médecins s’inquiètent d’une infection bactérienne, ils peuvent prescrire une analyse de sang pour voir si un patient présente une augmentation du nombre de neutrophiles déclenchée par l’infection.D'autres types de phagocytes ont leur propre rôle pour garantir que le corps répond de manière appropriée à un type spécifique d'envahisseur.
Les deux types de lymphocytes sont les lymphocytes B et les lymphocytes T.Les lymphocytes naissent dans la moelle osseuse et soit y restent et se transforment en cellules B, soit ils partent vers le thymus, où ils se transforment en cellules T.Les lymphocytes B et les lymphocytes T ont des fonctions distinctes : les lymphocytes B sont comme le système de renseignement militaire de l'organisme, recherchant leurs cibles et envoyant des défenses pour les verrouiller.Les cellules T sont comme les soldats, détruisant les envahisseurs identifiés par le système de renseignement.
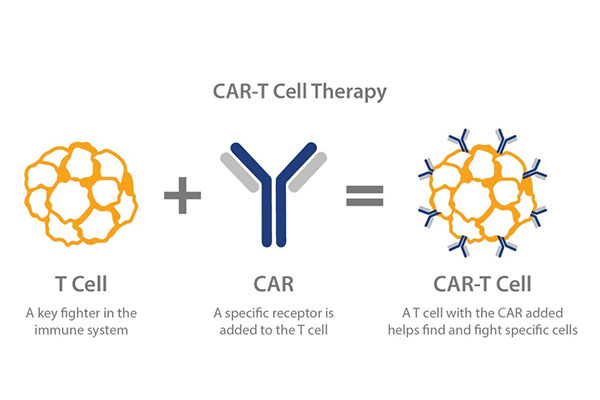
Technologie des cellules T du récepteur d'antigène chimérique (CAR) : est une sorte d'immunothérapie cellulaire adoptive (ACI).Les lymphocytes T du patient expriment le CAR grâce à la technologie de reconstruction génétique, ce qui rend les lymphocytes T effecteurs plus ciblés, mortels et persistants que les cellules immunitaires conventionnelles, et peuvent surmonter le microenvironnement immunosuppresseur local de la tumeur et briser la tolérance immunitaire de l'hôte.Il s’agit d’une thérapie antitumorale spécifique à base de cellules immunitaires.
Le principe du CART est d'extraire la « version normale » des cellules T immunitaires du patient et de procéder à l'ingénierie génétique, d'assembler in vitro des cibles spécifiques à la tumeur d'une grande arme antipersonnel « récepteur d'antigène chimérique (CAR) », puis d'infuser le modifié. Les cellules T de retour dans le corps du patient, de nouveaux récepteurs cellulaires modifiés seront comme pour installer un système radar, capable de guider les cellules T pour localiser et détruire les cellules cancéreuses.
L'avantage du CART chez BPIH
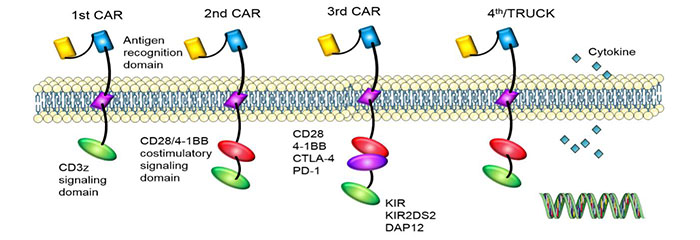
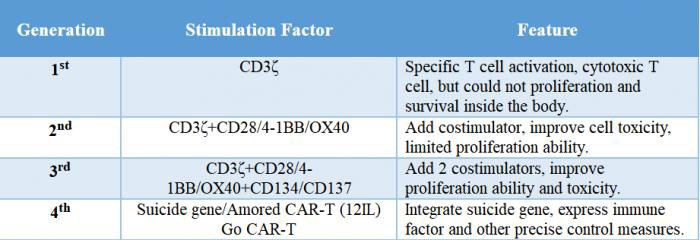
En raison des différences dans la structure du domaine du signal intracellulaire, CAR a développé quatre générations.Nous utilisons le CART de dernière génération.
1Stgénération : il n’y avait qu’une seule composante de signal intracellulaire et l’effet d’inhibition de la tumeur était médiocre.
2ndgénération : ajout d'une molécule co-stimulante sur la base de la première génération, et la capacité des cellules T à tuer les tumeurs a été améliorée.
3rdgénération : Sur la base de la deuxième génération de CAR, la capacité des cellules T à inhiber la prolifération tumorale et à favoriser l’apoptose a été considérablement améliorée.
4thgénération : les cellules CAR-T peuvent être impliquées dans l’élimination de la population de cellules tumorales en activant le facteur de transcription en aval NFAT pour induire l’interleukine-12 après que CAR ait reconnu l’antigène cible.
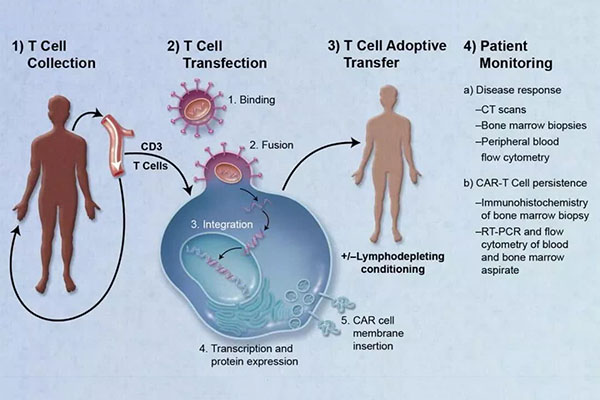
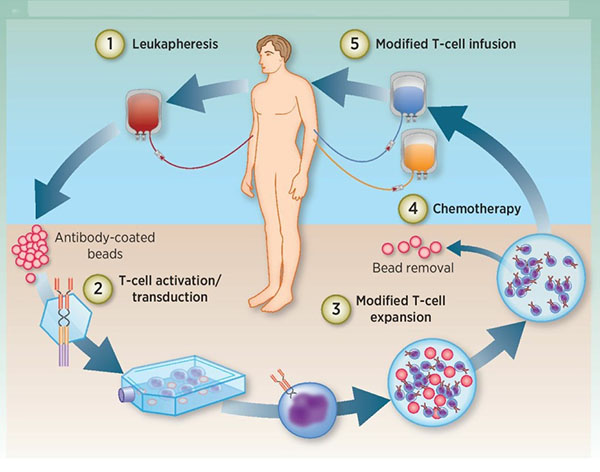
Procédure de traitement
1) Isolement des globules blancs : les lymphocytes T du patient sont isolés du sang périphérique ;
2) Activation des lymphocytes T : des billes magnétiques (cellules dendritiques artificielles) recouvertes d'anticorps sont utilisées pour activer les lymphocytes T ;
Transfection : les lymphocytes T sont génétiquement modifiés pour exprimer le CAR in vitro.
3) Amplification : Les cellules T génétiquement modifiées sont amplifiées in vitro.
4) Chimiothérapie : le patient est prétraité par chimiothérapie avant la réinjection de lymphocytes T ;
5) Réinfusion : Les cellules T génétiquement modifiées sont réinjectées dans le patient.
Avantages :
1)Les cellules CAR T sont hautement ciblées et peuvent tuer plus efficacement les cellules tumorales ayant une spécificité antigénique.
2)La thérapie cellulaire CAR-T nécessite moins de temps.CAR T nécessite le temps le plus court pour cultiver des cellules T, car il nécessite moins de cellules sous le même effet de traitement.Le cycle de culture in vitro peut être raccourci à 2 semaines, ce qui réduit considérablement le temps d'attente.
3)CAR peut reconnaître non seulement les antigènes peptidiques, mais également les antigènes sucrés et lipidiques, élargissant ainsi la gamme cible des antigènes tumoraux.La thérapie CAR T n’est pas non plus limitée par les antigènes protéiques des cellules tumorales.CAR T peut utiliser les antigènes sucrés et lipidiques non protéiques des cellules tumorales pour identifier des antigènes dans plusieurs dimensions.
4)CAR-T a une certaine reproductibilité à large spectre.Puisque certains sites sont exprimés dans plusieurs cellules tumorales, comme l’EGFR, un gène CAR pour cet antigène peut être largement utilisé une fois construit.
5)Les cellules CAR T ont une fonction de mémoire immunitaire et peuvent survivre longtemps dans l’organisme.Il est d’une grande importance clinique de prévenir la récidive tumorale.